当院内科では主に呼吸器疾患、腎臓疾患、血液疾患、消化器疾患を中心に診療しています。
診療内容
分野別担当医師
- 呼吸器病: 山口、味志、川上、児嶋、秋原、濱田
- 腎臓病: 西園、宮田、久嶋
- 血液病: 外山
- 消化器病:市成、小川、黒木
主な検査治療
· 呼吸器病: 気管支鏡検査、呼吸機能検査
· 腎臓病: 血液透析、腹膜透析、内シャント形成術
· 血液病: 骨髄穿刺
· 消化器病:上下部消化管内視鏡検査、腹部超音波検査、内視鏡による大腸・胃ポリープ切除術
専門分野・特色
当院は日本内科学会認定教育病院、日本呼吸器学会認定施設、日本血液学会認定施設、日本アレルギー学会認定教育施設となっています。
※消化器内科は現在、肝臓専門医が不在のため、肝疾患のご紹介、診療は承れません。
臨床研究:研究情報の公開(オプトアウト)
通常、臨床研究を実施する際には、文書もしくは口頭で説明・同意を行い実施をします。
臨床研究のうち、研究対象者(患者さん)への侵襲や介入もなく診療情報等の情報のみを用いた研究や、余った検体のみを用いるような研究については、国が定めた指針に基づき、研究対象者(患者さん)お一人ずつから、必ずしも直接同意を得る必要はありませんが、研究の目的を含めて、研究の実施についての情報を公開し、さらに拒否の機会を保障することが必要とされております。このような手法を「オプトアウト」と言います。
当科でオプトアウトを用いた研究は下記の通りです。
なお、研究への協力を希望されない場合は、研究担当者までお知らせ下さい。
<研究課題名>
・日常診療においてイブルチニブ治療を受けた日本人慢性リンパ性白血病患者を対象とした観察研究(CLL-Orbit)
循環器内科は2003年に内科から独立し、心臓専門の診療科(内科)として当初2名体制で誕生しました。一時の医師不足による危機的状況も乗り越え、2014年4月より5名体制となり、2019年には心臓脳血管センターも開設され、さらに2名増員となり現在は7名体制となっております。
心臓血管センター(循環器内科)では、心臓血管外科と協働して、24時間体制で急性期患者さんの治療を行っており、年間の入院患者数は、約1100人、平均在院日数約8日、手術ではPCI数は約400例、ペースメーカ植込み約130例で推移しております。
2020年からカテーテルアブレーションを開始し、年間60例施行しています。
当科は県北唯一の循環器内科の基幹施設であることもあり、日本循環器学会、および、日本心血管インターベンション治療学会から研修施設に指定されております。
診療内容
| 1.外来 | 月、火、水、木、金の午前中 月、水、金の午後(ペースメーカー外来) |
|---|---|
| 2.手術日 | ペースメーカ手術:平日(月~金) カテーテル治療:平日(月~金) |
主な治療対象
| 疾患名 | 関連する疾患 |
|---|---|
| 虚血性心疾患 | 急性心筋梗塞、不安定狭心症、陳旧性心筋梗塞、狭心症など |
| 不整脈 | 心房細動、心房粗動、上室性頻拍、WPW症候群、心室期外収縮、心室頻拍 心室細動(ブルガダ症候群)、房室ブロック、洞不全症候群など |
| 血管疾患 | 深部静脈血栓症など |
| 弁膜症 | 大動脈弁膜症、僧帽弁膜症、三尖弁膜症など |
| 心筋疾患 | 特発性心筋症、肥大型心筋症、拡張型心筋症、急性心筋炎など |
| その他 | 急性心不全、慢性心不全、先天性心疾患、心臓腫瘍、心膜疾患など |
本院は日本内科学会認定教育施設(県内3施設)に指定されています。
また、当科は日本循環器学会研修施設(県内7施設)、日本心血管インターベンション治療学会研修施設(県内3施設)に指定されています。心不全・急性冠症候群の記述統計算出研究の実施について本院は日本内科学会認定教育施設(県内3施設)に指定されています。
オプトアウトについて
通常、臨床研究を実施する際には、文書もしくは口頭で説明・同意を行い、実施します。
臨床研究のうち、患者への侵襲や介入がなく、診療情報等の情報のみを用いる研究や、余った検体のみを用いる研究は、国が定めた指針(『人を対象とする医学系研究に関する倫理指針』)に基づき、対象となる全員の方から個別に、直接同意を得ることはしておりません。研究に関する情報を公開し、さらに拒否の機会を保障するようにしております。これを「オプトアウト」と言います。
当科でオプトアウトを行っている臨床研究は下記の通りです。研究への協力を希望されない場合はお知らせください。
臨床検査科の理念
「迅速かつ正確な検査を通じて患者さんの診療支援をおこないます」
臨床検査は、患者さんから採取した血液、尿などさまざまな検体の分析をおこなう検体検査と、心電図・超音波・肺機能など、体から直接測定して得た情報により、各部位の機能を調べる生理検査の二つに大別されます。
これらのデータは診断の指標や治療の効果を見るためには不可欠で、業務が途絶えることがないよう24時間体制(時間外は2名)で臨床検査技師が検査業務をおこなっています。
患者様へのより良い医療の手助けになれるよう、臨床への迅速で正確な情報の提供を心がけています。
臨床検査科は、臨床検査科主任部長、病理診断科主任部長の医師2名と臨床検査技師29名(正規職員20名)で構成されています。
「臨床検査」は内容が多岐にわたり、さまざまな分野に分かれています。各部門を簡単に紹介します。
検体検査部門
生化学検査
血液中の蛋白質、脂質、糖質、各種酵素を測定し、肝機能、腎機能や炎症の有無などを調べます。また、肝炎ウイルスや甲状腺ホルモン、各種腫瘍マーカーも調べます。
血液・凝固検査
血液検査では、赤血球・白血球・血小板などを測定します。ヘモグロビン濃度で貧血の有無がわかります。白血球は、炎症(感染症)や白血病などで高値になることがあります。血小板は止血の働きがありますので、低下すると出血しやすくなります。凝固検査は、血液がかたまる機能や、血栓症の原因となる凝固異常を調べる検査です。
一般検査
尿では腎機能障害、尿路系疾患、糖尿病などを調べます。便では下部消化管のわずかな出血を検出することで、大腸がんの早期発見につながります。
輸血検査
血液型や輸血される血液(献血により得られたもの)と輸血を受ける方の血液が適合するかどうかを調べます。
細菌検査
喀痰や膿、血液等あらゆる検体から感染症の原因となる細菌などがないか調べます(結核菌、MRSA,インフルエンザなどの各種病原菌)。また、院内感染情報の提供やラウンドに参加するなど院内感染対策の一翼を担っています。
生理検査部門
循環生理機能検査、呼吸生理機能検査、脳神経生理検査、超音波検査、心臓カテーテル検査業務について以下の項目をおこなっています。
循環生理機能検査項目
心電図検査
運動負荷心電図検査(マスター2階段負荷心電図・トレッドミル負荷心電図)
ホルター心電図検査(24時間・長期間)
24時間血圧測定
睡眠時無呼吸症候群検査
足関節上腕血圧比(ABI)
皮膚組織灌流圧(SPP)
呼吸生理機能検査項目
肺活量(肺気量分画・フローボリューム, 機能的残気量, 肺拡散能力)
呼吸抵抗
呼気中NO(一酸化窒素)濃度
脳神経生理検査項目
脳波検査
聴性脳幹反応検査(ABR)
超音波検査項目
心臓超音波検査
経食道心臓超音波検査
腹部超音波検査
頸部血管超音波検査
血管超音波検査(上下肢動静脈・腎動脈・大血管など)
心臓血管カテーテル検査
カーディオバスキュラーチームとして24時間、他職種と共に冠動脈や血管の検査・治療に携わり、心電図・心腔内圧の記録および監視、術後や急変時の超音波や、周辺機器の操作をおこないます。
各種認定資格(令和7年4月1日現在)
- 認定輸血検査技師 1名
- 認定超音波検査士 5名 ※資格の重複あり
(循環器5名、 消化器3名、 血管3名、 泌尿器2名、産婦人科1名、体表2名、健診1名) - 血管診療技師 2名
- 心血管インターベンション技師 2名
- 認定血液検査技師 2名
- 骨髄検査技師 1名
- 認定サイトメトリー技術者 1名
- 認定臨床微生物検査技師 1名
- 細胞検査士 2名
2018年10月より新たに開設いたしました。当科は呼吸器外科と協働しシームレスに検査・治療を行っています。
また、当科は県北唯一の呼吸器学会認定施設、県内唯一のアレルギー専門医教育施設となっており、宮崎県における呼吸器およびアレルギー専門医を養成する教育施設となっています。
診療内容
呼吸器内科・アレルギー内科では、咳、痰、息切れ、喘鳴(ヒューヒュー、ゼーゼー)、血痰、胸痛、発熱、アナフィラキシーなどの呼吸器症状のある方、健康診断や人間ドックの胸部レントゲン写真やCT検査、肺機能検査などで異常を指摘された方の精密検査を対象に診療をおこなっています。
対象となる病気は、気管支喘息・アレルギー疾患、慢性閉塞性肺疾患(肺気腫、慢性気管支炎)、肺腫瘍(原発性肺がん、転移性肺がん、肺良性腫瘍)、縦隔腫瘍、胸膜中皮腫、間質性肺疾患(間質性肺炎、肺線維症、じん肺、過敏性肺炎、サルコイドーシス)、膠原病関連肺疾患、呼吸器感染症(気管支炎、肺炎、誤嚥性肺炎、肺化膿症、結核・非結核性抗酸菌症などの抗酸菌感染症、肺真菌症)、気管支拡張症、びまん性汎細気管支炎、胸膜疾患(気胸、胸水、膿胸)、急性・慢性呼吸不全など多岐にわたります。
診断・治療につきましては、エビデンスに基づいた最新の医療を提供しています。また、患者さんに対して十分な説明をおこない、必ず同意のもとで(インフォームド・コンセント)医療を提供しております。すべての診療は、医師・看護師・薬剤師・理学療法士などのメディカルスタッフが常に連携を取りながらおこなっております。
おもな診療内容
気管支喘息
発作性の咳や喘鳴、息切れが主な症状です。肺機能検査(スパイロメータ・モストグラフ・呼気ガスNO検査)やピークフローモニタリング、喀痰検査などから肺や気道の炎症状態を評価し、個々の患者に応じた治療をおこなっています。気管支拡張薬やステロイド薬などの治療薬の吸入手技やピークフロー測定などの指導を医師がおこない治療効果の確認をおこない患者教育、指導に力を入れています。
慢性閉塞性肺疾患(COPD)
慢性の咳・痰や息切れが徐々に進行する病気で、ほとんどの場合、喫煙が原因です。気管支喘息との鑑別が難しく、スパイロメータ・モストグラフ・呼気ガスNO検査を用いた肺機能検査で診断および重症度を評価します。喫煙者の場合には禁煙指導を行い、次に重症度に応じて気管支拡張剤吸入などの薬物治療をおこないます。慢性呼吸不全による低酸素血症の患者さんには在宅酸素療法をおこいます。
肺がん、縦隔腫瘍、胸膜中皮腫(呼吸器外科のホームページ参照)
呼吸器外科と協働して診療をおこなっています。症状として咳や血痰がありますが、無症状のことも多く早期発見が難しい病気です。経気管支生検、超音波ガイド下生検(EBUS-TBA)、エコー・CTガイド下生検にて組織診断をおこない手術可能と診断した場合には、呼吸器外科にて外科治療をおこないます。また、手術不能の場合には、組織の遺伝子検査に基づいたがん化学療法や放射線治療をおこなっています。全身状態の安定しているかたは、外来通院をしながら当院の外来化学療法室で治療を継続します。また、がん性疼痛などに対する緩和ケアには、がんと診断された直後から積極的におこなっています。肺がん診療の詳細については呼吸器外科のホームページもご参照ください。
間質性肺炎、肺線維症、膠原病肺、サルコイドーシス、過敏性肺炎
進行性の息切れや持続する咳を主症状とする疾患であり、近年、検診により発見されることも多くなっています。病歴や身体所見、胸部CT検査により肺病変の詳細な解析をおこいます。診断確定のため、通常は気管支鏡検査をおこいますが、それでも診断が困難な場合には、呼吸器外科の協力のもと外科的肺生検をおこないます。進行性の場合には、ステロイド薬、免疫抑制薬、線維化抑制剤薬を中心とした治療を導入し肺機能の改善や安定化を目指します。
肺炎、気管支炎、気管支拡張症、抗酸菌感染症、胸膜炎
発熱、咳、痰、胸痛、息切れなど様々な症状が出現します。胸部レントゲン写真や胸部CT検査により病変の広がりや局在を評価し、喀痰検査や血液培養検査、尿による病原菌抗原検査などから感染症の原因同定を行います。細菌検査室や抗菌薬適正使用推進チーム(AST)と連携することで原因に応じた適切な抗菌薬選択により治療を行います。また、高齢者の誤嚥性肺炎については、呼吸サポートチームや耳鼻咽喉科、歯科口腔外科、言語聴覚士による嚥下機能の評価や治療および予防といった治療をおこなっています。
ニコチン依存症(禁煙外来)
習慣性の喫煙は、ニコチン依存症という病気です。また喫煙は、肺癌やCOPD、心筋梗塞、脳卒中など様々な病気の危険因子となります。当院では、各診療科と連携し禁煙治療を行っております。
外来診察予定表
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 呼吸器 (新患) |
清水・濱田 |
味志 | - | 川上 | 秋原 |
| 呼吸器 (再診) |
味志・川上 | 秋原・濱田 |
山口 川上・秋原 |
濱田 | 味志・川上 |
特殊診察等
- (水)(金)午後・・・気管支鏡検査
総合診療科には、近隣の医療機関から、診断がつかない、もしくは、治療に難渋している患者様を紹介していただいています。当院の総合診療科は、「病院をいくつかまわっても原因がわからない」、「複数の病気を抱えていて、どのように治療をしていくべきかわからない」など、お困りの患者様の今後の治療の窓口になっています。総合診療科だけで診断および治療が完結するわけではありません。各専門診療科の先生方や看護師、薬剤師、栄養士、リハビリ、臨床心理士などスタッフ全員と情報を共有しながら、それぞれの患者様にあった治療の方向性を決定していくようにしています。
入院診療については、綿密に議論を重ねながら診療方針を考えて、患者様と家族と十分な話し合いを重ねて、最終的な診療方針を決定してから治療を開始します。治療内容によっては適切な診療科に紹介をおこないます。
最近では、患者様の医療に対するニーズが多様化し複雑化していて、簡単に解決できない健康問題は増えてきていますので、少しでも問題が解決できるように患者様と一緒に前に進めていければと思います。
担当医師
松田、䅏田、石坂、中村、柏田
主な検査治療
症状に応じて必要な検査をおこないます。
専門分野・特色
日本専門医機構総合診療専門医研修施設、日本病院総合診療医学会認定施設となっております
常勤医3名、看護師2名、歯科衛生士3名で日々の診療をおこなっております。
担当医師
山本、白水、相川
診療内容
外来診療日は、火〜金曜日(月曜日、および木曜日午後は手術日)です。
当科外来での主な診療内容は、腫瘍、・嚢胞・膿瘍・埋伏歯・顎関節症・顎関節脱臼・外傷(骨折、軟組織損傷、歯牙脱臼)・三叉神経痛・口腔粘膜疾患などで、また当院入院中、あるいは全身疾患のある方の口腔ケアもおこなっております。
入院については、腫瘍・嚢胞・膿瘍・外傷・先天奇形・唾液腺疾患などを中心におこなっております。
専門分野・特色
(公社)日本口腔外科学会関連研修施設
歯科臨床研修医の募集について
県立延岡病院では、研修歯科医を募集しています。
→詳しくはこちらをご覧ください。
前立腺肥大症をはじめとして泌尿器科疾患は比較的高齢者に多く、QOL(日常生活の質)を考慮した低侵襲性治療が要求されます。当科では総合的な判断のもとに、患者さん一人一人の事情に沿って治療方針を決定しています。
担当医師
山下、永井、大橋、小迫
主な検査治療
腎腫瘍
腎臓の摘出が必要な場合は、体腔鏡下手術を第一選択としています。
膀胱腫瘍
経尿道的内視鏡手術が中心ですが、進行した腫瘍に対しては化学療法や膀胱全摘除術を施行する場合があります。
前立腺がん
年齢や病気の進行具合など総合的判断により治療方針を決定します。ホルモン治療を中心に、手術治療、放射線治療を組み合わせて治療します。診断のための検査(針生検)は一泊または二泊入院でおこなっています。
前立腺肥大症
薬物療法および経尿道的内視鏡手術が中心ですが、患者さんの希望をできるだけ尊重して治療を決定します。レーザーを使用した経尿道的前立腺レーザー核出術をおこなっています。
尿路結石
令和5年に新しいホルミウムレーザー(120W)が導入され、経尿道的尿路結石砕石術を年間約100例おこなっています。
体腔鏡下手術
低侵襲手術の代表である体腔鏡下手術は、副腎疾患や腎疾患を中心に積極的におこなっています。
専門分野・特色
当院は、日本泌尿器科学会認定教育施設となっています。
外来診療は月・火・水・金、手術日は木曜日となっておりますので、木曜日の外来診療は、休診日です。
担当医師
後田、西原
主な疾患
湿疹・皮膚炎(アトピー性皮膚炎 等)
乾癬
皮膚良性腫瘍(局所麻酔)
皮膚悪性腫瘍(局所麻酔)
水痘症
主な検査治療
検査:皮膚生検など
治療:乾癖
アトピー性皮膚炎の生物学的製剤や分子標的薬の治療
自己免疫性水疱症
薬疹などの治療
局所麻酔下での皮膚腫瘍切除術や皮膚悪性腫瘍切除術
肺癌をはじめとする胸部の悪性腫瘍、重症感染症、外傷や気胸など胸部の緊急処置を要する患者さんの診断と治療(検診異常の精密検査、気管支鏡検査、手術、化学療法、緩和ケア)をおこなう診療科です。
宮崎大学呼吸器・乳腺外科との連携を図り、呼吸器疾患全般についての料をおこなっております。
他病院で手術を受けた患者さんの術後フォローや、手術と関係なさそうな呼吸器疾患患者さんの入院治療もおこなっております。お気軽にご相談ください。
担当医師
能勢、黒木、河野
診療内容
肺腫瘍
原発性肺がん、転移性肺がん、良性肺腫瘍 等
縦隔腫瘍
胸腺腫、奇形腫 等
気胸
自然気胸、続発性気胸
胸部外傷
肋骨骨折、外傷性血気胸
炎症性疾患
重症肺炎、肺化膿症、膿胸
各種精査
胸水、頸部~胸部リンパ節腫大、肺異常陰影の精査
その他
心膜炎、漏斗胸、胸壁腫瘍 等
1)原発性肺がん
このページに行き着いた方へ
健康診断でレントゲン異常の通知を受け取った方、たまたま撮った胸のレントゲンで異常が見つかった方、あるいはご家族が肺癌と診断された方、なにかしらの症状がある方、大変な不安と心配を抱きながらこのページをご覧になられていると思います。肺がんだったらどうなるのか、この先どうなってしまうのか。さまざまな不安が心をよぎる事でしょう。そのストレスの大きさは当事者でないと分からないものです。不安で精密検査に踏み切れない方もおられるともいますが一日も早く呼吸器専門病院を受診することをお勧めします。
当科の肺癌診療
最新の肺癌診療ガイドラインに沿った最良の検査と治療をおこなうとともに、心のケアを大切にしています。患者さんとご家族が十分理解納得して検査や治療を受けていただけるよう、わかりやすく何度でも説明させていただきます。
検診や健康診断で胸部レントゲン異常を指摘されたら
検診異常を主訴に時間外受診される方もおられる程、レントゲンに異常がみつかった患者さんは大きな不安をいだきます。その不安をすこしでも早く取り除くために、当院では電話で予約していただければ当日~2日以内を原則にCT検査をおこないます。料金は3割負担の方で4000~5000円です。CT検査は2~3分で終わり、痛みは全くありません。結果は原則当日検査終了後に呼吸器外科医師がお伝えします。CT検査で本当に治療を要するような肺がんが見つかる割合は50人に1人くらいです。つまり49人は不要な心配を背負って過ごしていることになります。まずは勇気をもって精密検査をうけましょう。
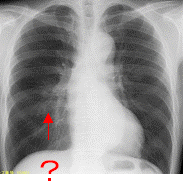
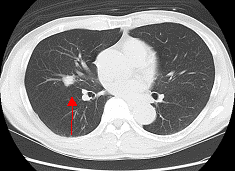
レントゲンでは見えにくい影もCTでは一目瞭然です。
肺がんが疑われるときの検査
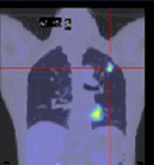
CT検査で本当に肺がんが疑われた場合、気管支鏡と呼ばれる内視鏡で病変の一部を採取することがあります。またがん細胞が生きていくうえで正常細胞よりたくさん栄養を使うことを検出するPET(ペット)検査をすることがあります。これらの検査結果を総合的に判断し、肺がんかどうかとその進行度を診断します。
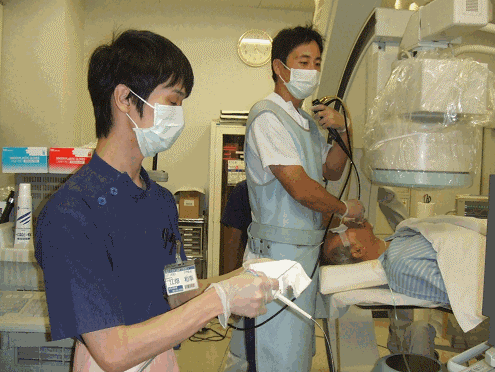
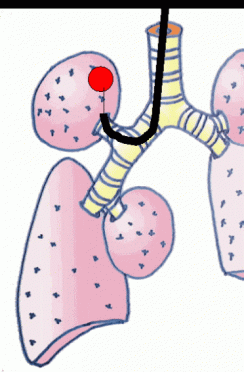
気管支鏡検査
口から気管支鏡を入れて、肺の病変の一部を採って細胞を調べる検査です。
呼吸器内科の先生を中心に外来(日帰り)でおこないます。
肺がんと診断されたら
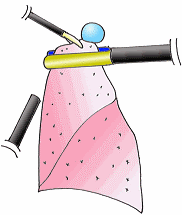
肺がんの治療には手術、放射線治療、化学療法(免疫療法含む)などがあります。また症状を和らげるための緩和治療も重要な治療のひとつです。がんの種類や病気の進行具合からどの治療法がよいかを決定し、場合によってはこれらを組み合わせて治療します。当院では診断から治療まで、呼吸器内科専門医、呼吸器外科専門医、放射線治療医、癌治療認定医の資格を持った複数の医師が携わり、患者さん一人ひとりの治療方針を会議で決定します。

カンファレンスの様子
専門医資格を持った呼吸器内科、呼吸器外科の医師の他、薬剤師、病棟看護師、地域連携科等他職種スタッフが意見を出し合います。
複数ある治療方法のうち、個々の患者さんに最適な治療方法を会議で決定します。
肺がんに対する手術治療
どうやって切るのか?
2010年頃までの肺の手術は肋骨を切断して大きな傷をつけて胸を開く開胸手術が基本でした。しかし最近はほとんどの症例で胸腔鏡による内視鏡手術を行っています。内視鏡手術は切除した肺を体外にだすために最小限必要な傷(3~6cm程)だけで行う手術方法で、開胸手術に比べて痛みや体のダメージが少ないメリットがあります。これによって体力が低下した方や高齢の方でも低侵襲に手術ができるようになりました。さらに合併症がある患者さんも安心して手術を受けていただくために、内科、麻酔科、循環器科、心臓外科、リハビリテーション科など、他科との連携の下に手術を行っています。
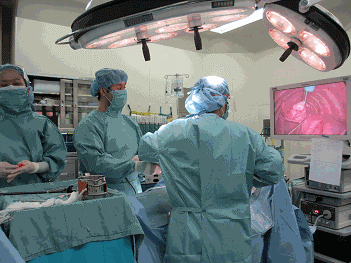
胸腔鏡手術の様子
テレビモニターで胸の中を見ながら手術します。
肺をどれくらい切るのか?
人間には右に3つ、左に2つの肺があります。それぞれを葉っぱに例えて右上葉、右中葉、右下葉、左上葉、左下葉と呼ばれます。肺癌はこれら肺葉の中の血管やリンパ管を介して全身に転移します。このためがんの部分だけを小さく切り取ると高率に再発します。当院では手術前に専門的な検査を行い、術後どの程度呼吸に影響がでるかを高い精度で計算し、必要十分な肺の切除量を決定します。
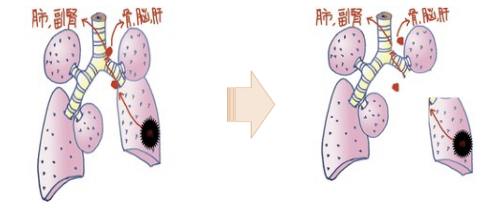
腫瘍が大きい場合は転移や再発の可能性を減らすためにがんができた肺葉とリンパ腺を取り除きますが、腫瘍が小さいうちであれば腫瘍がある区域だけをとる手術も可能です。
肺を切るとどうなるのか?
当然ながら切り取った分の肺活量が減ります。しかし肺は5つあります。残りの肺に病気がない方であれば1つくらいとっても日常生活にほとんど影響ありません。残りの4つの肺が膨らみ、失った肺を代償するからです。さらに腫瘍が小さいうちであれば主要部分だけを切除することも可能で、この場合術前後で呼吸機能は殆ど変わりません。 当院の検討では肺葉切除を受けた患者さんでも、そのほとんどは手術前の90%以上の運動能力が退院時保たれていました。肺切除3か月目でハーフマラソンを完走された方もおられます!

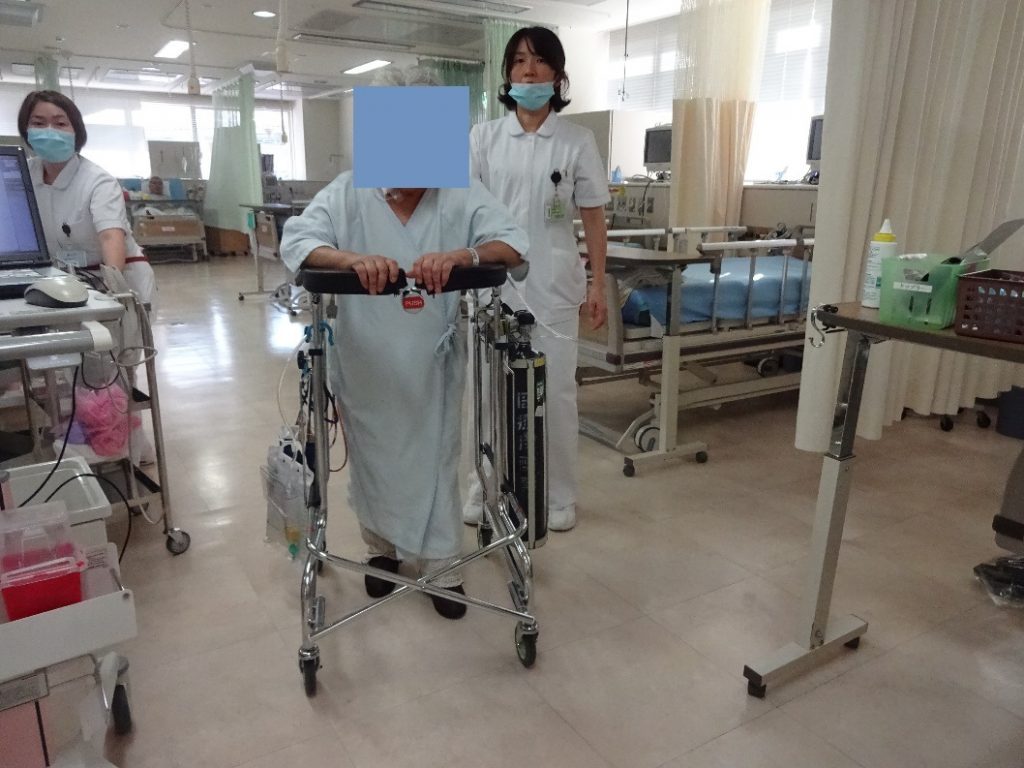
手術当日は、ICUまたはHCUに入室し、看護師によりリハビリが行われます。原則術当日から食事を開始し、歩行訓練をします。
ほとんどの患者さんが術後3~6日で退院されます。術後1~2週で仕事復帰可能です。
肺がんに対する化学療法
化学療法、つまり抗癌剤の治療は近年目覚しい進歩を遂げています。一昔前に比べ少ない副作用で大きな効果が期待できる薬剤が多数登場してきました。また遺伝子検査や免疫染色法を駆使して、どの抗癌剤が最も効果を発揮するか事前予測が可能になってきました。当科では効果はもちろん、患者さんの体力や職業、社会背景、経済的問題なども考慮し、スタッフ間で検討したうえで投与薬剤を決定します。
また、地理的要因などで他院での治療が困難になった方の継続治療も受け入れております。
治療が患者さんの生活の負担にならないように外来で化学療法を行うことを基本としています。実際当院で通院治療しながら、治療日以外は普通に仕事をされている患者さんが何人もいらっしゃいます。一方体力的に不安が残る方、希望が強い方に対しては入院による投与をおこなっています。
肺がんに対する当院の放射線治療
症状緩和に対する治療はもちろん、手術できない症例に対する放射線化学療法、術前後の補助療法をおこなっています。治療そのものには痛みはありません。しかし放射線による食道炎や肺臓炎が起こることがあるため、放射線科医と緊密に連絡を取りながらおこないます。
肺がん治療をうける患者さんに対する社会的支援、家族支援
○当科では仕事と治療の両立支援に積極的に取り組んでいます。肺癌と診断されても仕事を辞める必要は全くありません。決して肺癌と診断されても仕事を辞めないでください!!当科では病状が許す限り、患者さんの都合に十分配慮した治療計画を提案させていただきます。特に仕事を続けながら癌治療を受けていただく患者さんを全力で応援、サポートします。手術日程や外来予約等、お仕事への影響が最小限となるように配慮させていただきます。
○経済的な不安を抱えておられる患者さんには治療費負担がなるだけかからないような治療を検討し、傷病手当や障害年金など、利用できる社会保障を提案し、手続きのお手伝いをします。
○必要に応じて来院が困難な遠方のお住まいのご子息やご家族に対しても配慮した説明を行います。ご本人からの同意がいただければ遠方のご家族等のキーパーソンの方に電話で病状を説明させていただきます。
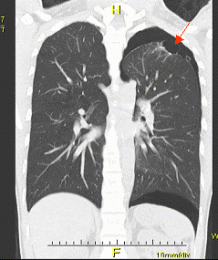
2)縦隔(じゅうかく)腫瘍
左右の肺に挟まれた胸の中央辺付近を縦隔といいます。縦隔にできる腫瘍としては胸腺腫や奇形腫などが多く発生します。小さい腫瘍であれば胸腔鏡(内視鏡)を用いて小さい傷で切除します。悪性度が高いものや大きいものでは胸骨を切開して手術をおこないます。
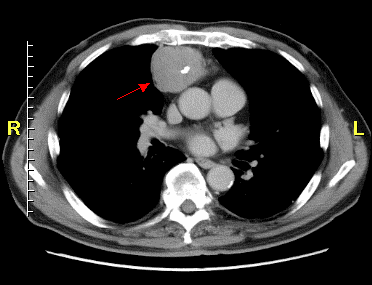
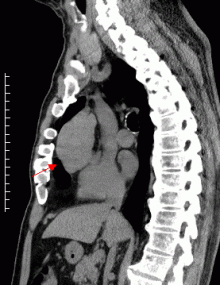
胸腺腫という縦隔腫瘍のCT写真
3)気胸(ききょう)
何かの拍子に肺が破け、吸った空気が肺の外に漏れる状態(肺のパンク)を気胸といいます。肺が破ける原因は肺表面にブラと呼ばれる薄く弱い部分ができるためです。ブラは若くて背の高い男性の肺上部に多く発生します。パンクの状態が軽度の場合は安静で治療しますが、空気漏れがひどい場合は胸に空気抜きの管を入れて脱気(ドレナージといいます)をします。しかし安静や脱気だけで治療した場合、ブラは残っていますので再発することがあります。再発を繰り返す場合や、明らかに破れそうなブラがある場合は初回でも手術でブラを切除することをお勧めしています。当院では若い人に発生する、いわゆる特発性気胸に対するブラ切除はほぼ全例胸腔鏡下におこなっています。
4)胸部外傷
大部分は打撲による肋骨骨折を伴っています。肋骨骨折自体はほとんどの場合手術等の処置を必要とせず自然治癒します。しかし胸の中に内出血する血胸や肺が破けて胸の中に吸った空気がたまる気胸を伴っている場合、胸の中に管を入れて血抜きや空気抜きをする必要があります。痛みが強かったり、治りが悪い場合手術が必要なことがまれにあります。
5)炎症性疾患
肺炎がこじれると肺と胸の壁の間で菌が繁殖し膿胸という状態になることがあります。体力が弱っていたり、歯が悪い方に発生することが多く、治癒までに何ヶ月もかかったり、後遺症を残すことがある大変厄介な病気です。当科では膿胸の早期から胸腔鏡を用いた治療を行い、治療期間の短縮に勤めています。
6)内科的呼吸器疾患
薬物療法で改善しない慢性閉塞性肺疾患(COPD)に対する容量縮小手術、慢性咳そう(長びく咳)の精査、原因不明の胸水や心嚢水の精査と治療を行っています。これらの病気には肺癌や結核といった、恐ろしい病気が隠れていることがあります。当科ではこれらを見逃さないために、疑いがある患者さんにはCTや喀痰検査などの精密検査を行うことを勧めています。また内科的にはどうしても診断がつかない胸水や肺炎、肺の影に対して胸腔鏡検査を実施しています。
セカンドオピニオン外来
- 主治医の診療内容に関する別の医師の意見をセカンドオピニオンといいます。当センターでは他院における肺癌、縦隔腫瘍の診療に関する相談外来(セカンドオピニオン外来)を保険診療外で行っております。
- 患者さんご本人の来院を原則とします。もしご本人が来院できない場合はご家族だけでも結構ですが、その場合ご本人の相談同意書の持参をお願いします。
- 来院時、主治医から
- 診療情報提供書
- レントゲンフィルム
- CT・MRI検査のフィルムまたはCD-ROM
- 各種検査結果記録(血液検査、病理検査など)
- 相談時間は持参された資料を拝見する時間を含めて基本30分ですが60分まで延期可能です。
- 完全予約制です。当院医療連携科にお問い合わせください。
以下の場合セカンドオピニオンのご依頼をお断りさせていただきます。
- ご本人、ご家族以外からの相談。ご家族でもご本人の相談同意書を持参されていない場合。
- すでに死亡した患者さんに関する相談。
- 主治医に対する不信感や不満に関する相談。医療訴訟に関する相談。
- 行われた検査の資料や診療情報提供症例をお持ちでないとき。主治医がセカンドオピニオンを受けることを承諾していないとき。
当院の外科では、良性・悪性の消化器疾患や乳がんの診断と治療(手術・内視鏡・化学療法・放射線治療) や小児外科領域の治療も行っています。 食道、胃から大腸、肛門までの消化管と肝、胆、膵に関する消化器外科以外に乳腺外科や鼠径ヘルニアや虫垂炎等の小児外科まで対応しています。
担当医師
土居、本田、石躍、北村、山根、鈴木
診療内容
外科で取り扱う疾患は食道癌、胃癌、大腸癌、直腸癌、肝臓癌、胆膵癌などの悪性疾患や良性疾患は鼠径・大腿・閉鎖孔等のヘルニアや胆石や救急疾患として消化管穿孔等による腹膜炎や虫垂炎、腸閉塞について対応いたします。 診断や治療方針は当院消化器内科と外科との間で治療前検討会をおこない決定されます。 手術が必要な疾患は手術をおこないますが、比較的早期の胃癌や大腸癌、直腸癌は近年腹腔鏡手術の比率が増加しています。 また虫垂炎や胆のう結石症のほとんどは腹腔鏡手術が可能です。 腹腔鏡手術は傷も小さく痛みも軽く、体に優しい治療であるため、その長所を十分生かした治療を目指して行きます。 抗がん剤や内分泌療法や放射線治療をおこなうことにより、手術ができなかった悪性腫瘍が縮小して手術可能となる症例も多数経験しており、病態に応じた集学的治療もおこなっております。 総胆管結石や手術ができない悪性腫瘍による胆道狭窄、消化管閉塞に対する内視鏡下治療(結石除去やステント留置)もおこなっています。また大腸癌による閉塞に対してはステント留置をおこなってから手術をおこなっており、以前のように人工肛門を造設することがほとんどなくなりました。
専門分野・特色
当院は日本外科学会・日本消化器外科学会・日本消化器病学会日・日本消化器内視鏡学会・日本乳癌学会・日本がん治療機構の認定修練施設です。 専門性を持った検査と内視鏡治療や手術がおこなうことができます。 学会報告や論文作成等の学術活動も県内有数の業績をあげています。
